私は10年間の臨床経験で、椎間板ヘルニアと診断された患者様を数多く診てきました。その中で、多くの方が「ヘルニア=手術が必要」という誤解を持っていることに気づきました。
実は、医学的エビデンスによりますと、椎間板ヘルニアの約60~80%は保存療法で改善することが明らかになっています 日本脊椎脊髄病学会日本脊椎脊髄病学会「腰椎椎間板ヘルニア診療ガイドライン2021」
本記事では、現役柔道整復師としての臨床経験をもとに、椎間板ヘルニアの正確な知識から最新の治療選択肢まで、医学的エビデンスに基づいた情報を提供いたします。
【免責事項】 本記事は医学的な情報提供を目的としており、個人の診断や治療法の選択を目的としていません。治療を受ける際は、必ず医師の診断と指示に従ってください。柔道整復師は、医師の診断と治療方針に基づいて、保存療法およびリハビリテーションを担当します。
目次
1. 椎間板ヘルニアとは:医学的定義と分類
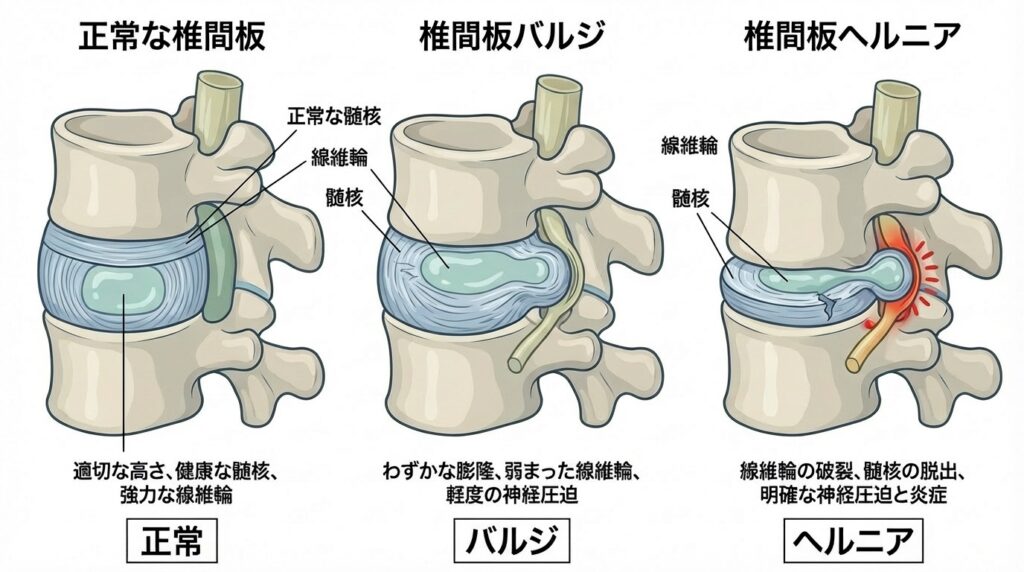
椎間板の構造と役割
椎間板は、私たちの脊椎を構成する重要な構造物で、椎体と椎体の間に位置しています。この椎間板は、主に2つの部分から構成されています。
- 髄核(ずいかく):中心部にあるゲル状の物質で、衝撃吸収の役割を果たします
- 繊維輪(せんいりん):髄核を取り囲む強靭な繊維性のリングで、安定性を提供します
ヘルニア発生のメカニズム
加齢や外傷により、繊維輪が損傷を受けると、髄核が後方に飛び出します。これが椎間板ヘルニアです。飛び出した髄核が神経根を圧迫することで、腰痛や下肢の痛み、しびれなどの症状が現れます。
医学的には、ヘルニアの程度により以下のように分類されます
| 分類 | 特徴 | 自然治癒の可能性 |
|---|---|---|
| 膨隆型 | 椎間板が広範囲にわたって膨らんでいる状態 | 高い(約80%) |
| 脱出型 | 髄核が一部飛び出している状態 | 中程度(約60-70%) |
| 分離型 | 飛び出した髄核が完全に離れた状態 | 中程度(約50-60%) |
| 遊離型 | 分離した髄核が移動している状態 | 低い(約30-40%) |
【知っておくべき事実】 MRI画像で「ヘルニアあり」と診断されても、必ずしも症状が出るとは限りません。40歳以上の健康な人の約30%に、MRIでヘルニアの所見が見つかりますが、実際に痛みがあるわけではありません 腰部椎間板ヘルニア患者さん向け診療ガイドライン。
2. 症状と診断:医師が診断する理由
主な症状
椎間板ヘルニアの典型的な症状は以下の通りです:
- 腰痛:最初に現れることが多い
- 下肢痛(坐骨神経痛):臀部から太もも、ふくらはぎ、足の甲にかけての放散痛
- しびれ:足の特定の部位に現れる
- 脱力感:足の力が入りにくい
神経根型と馬尾型の違い
神経根型ヘルニア(一般的)
- 片側の下肢に症状が現れる
- 特定の神経根が圧迫される
- 保存療法で改善する可能性が高い
馬尾型ヘルニア(緊急)
- 両下肢に症状が現れる
- 排尿・排便障害を伴うことがある
- 緊急手術が必要な場合がある
診断方法
椎間板ヘルニアの診断には、以下の検査が必要です:
- 診察:医師による身体診察
- 画像検査:MRI、CT、X線撮影
- 神経学的検査:神経の伝導速度測定など
【警告:緊急対応が必要な症状】 ⚠️ すぐに医師に相談してください
- 両足の麻痺や脱力
- 急速に悪化する神経症状
- 排尿・排便障害
これらは馬尾症候群と呼ばれる緊急を要する状態である可能性があります。
3. 手術が必要な場合と保存療法の基準
治療選択の判断基準
| 治療法 | 対象患者 | 成功率 | 期間 |
|---|---|---|---|
| 保存療法(薬物+リハビリ) | 軽度~中等度、神経症状軽い | 60~80% | 6~12週間 |
| インターベンション治療 | 保存療法で改善しない、中程度 | 中程度 | 数日~数週間 |
| 椎間板内酵素注入療法 | 中程度のヘルニア、手術前 | 70%以上 | 1~2ヶ月 |
| 手術療法 | 神経障害進行、保存療法失敗 | 約70% | 術後3~6ヶ月 |
| 緊急手術 | 馬尾症候群、急性進行麻痺 | – | 即刻対応 |
症状が軽い場合:保存療法が推奨される理由
保存療法が適応となるケース:
- 痛みが我慢できる程度
- 日常生活に大きな支障がない
- 神経症状が軽い(軽度のしびれ程度)
- 筋力低下がない
保存療法が優先される理由:
- 自然治癒の可能性が高い:約60-80%の症例で自然吸収が確認されています
- 手術リスクを避ける:手術には必ずリスクが伴います
- 費用対効果:医療費を抑えつつ同等の結果が得られる
急激な神経障害:すぐに医師に相談する症状
以下の症状がある場合は、保存療法ではなく手術を検討する必要があります:
- 進行性の筋力低下:足の力が日に日に弱くなる
- 重度の疼痛:鎮痛薬でもコントロールできない痛み
- 膀胱直腸障害:排尿・排便が困難
- 歩行障害:歩けない、または歩行が著しく困難
馬尾症候群とは:緊急対応が必要な状態
馬尾症候群の特徴:
- 両下肢の麻痺やしびれ
- 会陰部(足の付け根)のしびれ
- 排尿・排便障害
- 性機能障害
これは緊急手術が必要な状態であり、時間の経過とともに神経の回復が困難になる可能性があります。
4. 保存療法の詳細:薬物治療とリハビリ
薬物療法の具体例と効果
主な使用薬剤:
| 薬剤の種類 | 効果 | 使用期間 |
|---|---|---|
| NSAIDs(非ステロイド性抗炎症薬) | 炎症と痛みの緩和 | 1~2週間 |
| 筋弛緩薬 | 筋肉の緊張緩和 | 1週間程度 |
| 神経障害性疼痛薬 | 神経性の痛みに対して | 2~4週間 |
| ビタミンB12製剤 | 神経の修復促進 | 2~4週間 |
物理療法:温熱療法と電気療法の使用時期
急性期(1~2週間)
- 冷療法:炎症を抑えるため
- 安静:椎間板への負担を軽減
亜急性期(2~8週間)
- 温熱療法:血行促進、筋肉の緊張緩和
- 低周波療法:痛みの緩和
- 牽引療法:椎間板への圧力軽減
慢性期(8週間以降)
- 超音波療法:深部組織の加温
- レーザー療法:痛みの緩和
運動療法:禁忌運動と推奨運動
- 前屈ストレッチ
理由:椎間板への圧力を増加させ、ヘルニアを悪化させる可能性がある - 捻転運動
理由:椎間板にねじり力が加わり、症状を悪化させる - ジャンプング運動
理由:椎間板への衝撃が大きい - 重いものを持ち上げる動作
理由:椎間板への圧力が劇的に増加する
急性期(1~2週間)
- 仰向けで膝を立てる姿勢:腰椎への負担を軽減
- 足首のポンプ運動:血行促進
亜急性期(2~8週間)
- 腰椎伸展運動:椎間板への圧力を軽減
- 股関節周囲のストレッチ:腰の負担を軽減
- 体幹の軽いトレーニング:安定性の向上
慢性期(8週間以降)
- 体幹筋強化運動:腰痛の予防
- 有酸素運動:持久力の向上
- プロプリオセプティブ運動(固有感覚トレーニング):バランス能力の向上
プロプリオセプティブ運動
自分の体の位置・動き・力の入り具合を感じ取る能力(固有受容感覚)を高めるトレーニングのことです。
具体的には、バランスを取る、関節を安定させる、無意識でも正しい動きをできるようにすることが目的で、
ケガ予防・リハビリ・スポーツパフォーマンス向上によく使われます。
かなりシンプルに言うと、「体のセンサーを鍛えて、動きを賢くするトレーニング」です。
リハビリテーションの期間と目標
第1段階(0~2週間):疼痛コントロール期
- 目標:痛みの軽減と炎症の抑制
- 方法:薬物療法、物理療法、適度な安静
第2段階(2~8週間):回復期
- 目標:柔軟性と筋力の回復
- 方法:運動療法の段階的導入
第3段階(8週間以降):予防期
- 目標:再発予防と機能回復
- 方法:継続的な運動療法と生活指導
5. 整骨院(接骨院)で実施可能な治療方法
医師の診断を前提とした対応
整骨院では、医師による確定診断と治療方針の指示があった方に対して、以下の保存療法を実施しております。
実施可能な施術内容
- 徒手療法
- ソフトティッシュモービライゼーション:筋肉の緊張緩和
- 関節モービライゼーション:可動域の改善
- 神経根への直接アプローチは行いません
- 物理療法
- 温熱療法:血行促進
- 低周波療法:痛みの緩和
- 超音波療法:深部加温効果
- 運動指導
- 段階的な運動プログラムの作成
- 正しい動き方の指導
- 自宅でできる運動の指導
- 生活指導
- 姿勢の指導
- 動作の指導
- 日常生活での注意点の説明
医師との連携の流れ
- 紹介状の提出:医師からの治療方針を確認
- 初期評価:現在の症状と機能を評価
- 治療計画の立案:段階的な治療プログラムを作成
- 定期的な経過観察:4週間ごとに医師へ経過報告
- 治療効果の判定:改善がみられない場合は医師へ再紹介
来院頻度と期間の目安
| 症状の程度 | 来院頻度 | 治療期間 | 目標 |
|---|---|---|---|
| 軽度 | 週1~2回 | 4~6週間 | 痛みの軽減と機能回復 |
| 中等度 | 週2~3回 | 6~12週間 | 日常生活動作の改善 |
| 慢性期維持 | 月1~2回 | 継続的 | 再発予防と健康管理 |
6. 禁忌:やってはいけないストレッチと運動
【警告】以下の運動は椎間板ヘルニアを悪化させる可能性があります。絶対に行わないでください。
前屈系運動(最も危険)
1立位前屈ストレッチ
⚠️危険性:椎間板への圧力が最大300%増加
⭕️代替:仰向けで膝を抱える動作
2座位体前屈
⚠️危険性:腰椎に過剰な負担がかかる
⭕️代替:仰向けで片方の膝を胸に引き寄せる
3立位膝抱え
⚠️危険性:腰椎捻転と圧迫が同時に起こる
⭕️代替:横向きで膝を軽く抱える
捻転系運動
1ゴルフスイングの練習
⚠️危険性:腰椎へのねじり力が加わる
⭕️代替:体幹を安定させた軽い回転運動
2腹筋運動(クランチ)
⚠️危険性:腰椎への圧迫力が増加
⭕️:腹筋を意識した呼吸運動
衝撃を伴う運動
1ジャンプング
⚠️危険性:椎間板への衝撃が大きい
⭕️代替:素足で歩く
2ジョギング
⚠️危険性:反復的な衝撃が加わる
⭕️代替:ウォーキング、水泳
重い負荷を伴う運動
1デッドリフト
⚠️危険性:腰椎への圧迫力が極端に増加
⭕️代替:体幹を安定させた軽い持ち上げ動作
2スクワット
⚠️危険性:腰椎への圧迫と前方への剪断力
⭕️代替:壁に背中をつけた軽い膝曲げ運動
【重要】 これらの禁忌運動を行うと、椎間板への圧力が通常の3倍以上に増加し、症状を悪化させる可能性があります。医師や専門家の指導のもと、適切な運動を選択してください。
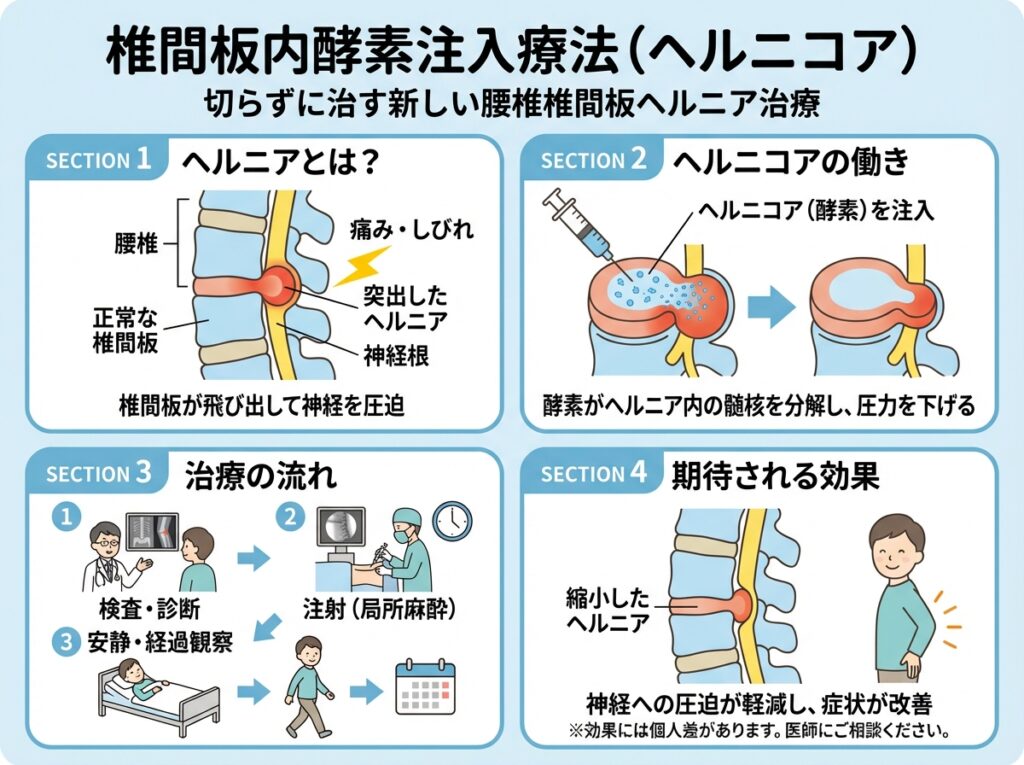
7. 新しい治療選択肢:椎間板内酵素注入療法(ヘルニコア)
椎間板内酵素注入療法とは
ヘルニコア( Hernicore )は、2018年に保険適用となった最新の治療法です。椎間板内に酵素(コンドロイチナーゼABC)を注入し、髄核を分解・吸収させる治療法です。
治療のメカニズム
- 酵素の注入:X線透視下で椎間板内に直接酵素を注入
- 髄核の分解:コンドロイチナーゼABCが髄核を分解
- 自然吸収:分解された髄核が体内で自然に吸収される
- 神経圧迫の解除:飛び出した髄核の減少により神経圧迫が改善
実施可能な医療機関
以下の条件を満たした医療機関で実施可能です:
- 専門医が常勤している施設
- 日本脊椎脊髄病学会から認定を受けた医療機関
- 緊急時対応が可能な施設
【参考】実施医療機関リスト:日本脊椎脊髄病学会認定施設
保険適用の条件
対象患者:
- 外側型腰椎椎間板ヘルニア
- 保存療法で効果が不十分な方
- 手術適応ではない方
自己負担額(3割負担の場合):
- 入院費用込みで約5~6万円
- 日帰り治療も可能(医療機関により異なる)
治療効果:
- 成功率:約70%以上
- 効果発現期間:1~2ヶ月
- 合併症率:1%未満
手術との比較
| 比較項目 | 椎間板内酵素注入療法 | 従来の手術 |
|---|---|---|
| 侵襲性 | 針で注入(最小侵襲) | 切開必要 |
| 麻酔 | 局部麻酔 | 全身麻酔 |
| 入院期間 | 1~2日(日帰りも可) | 1週間程度 |
| リスク | 低い | 中程度 |
| 再発率 | 約10% | 約10-15% |
| 費用 | 保険適用(自己負担約5-6万円) | 保険適用(自己負担約10-15万円) |
椎間板内酵素注入療法は、手術と保存療法の中間的な治療法として期待されていますが、すべてのヘルニアに適応するわけではありません。医師の適切な判断が必要です。
8. 手術療法の詳細
手術が必要な症状
以下の症状がある場合は、手術療法を検討します:
- 馬尾症候群
- 両下肢の麻痺
- 排尿・排便障害
- 会陰部のしびれ
- 進行性の神経症状
- 筋力の日々の低下
- 重度の運動麻痺
- 保存療法の失敗
- 適切な保存療法を6~12週間実施したが改善しない
- 日常生活に著しい制限がある
一般的な手術法
Love法(後方椎間板摘出術)
- 最も一般的な手術方法
- 成功率:約85-90%
- 後方からアプローチして圧迫されている椎間板を摘出
内視鏡下手術
- 最小侵襲手術
- 傷口:約1cm
- 回復が早い
顕微鏡下手術
- 顕微鏡を使用して精密に手術
- 周囲組織の損傷を最小限に抑える
手術のリスクと成功率
成功率:
- 疼痛改善:約85-90%
- 機能改善:約80-85%
主なリスク:
- 感染症:1-2%
- 神経損傷:0.1-0.5%
- 硬膜損傷:1-3%
- 再発:約10-15%(5年以内)
術後リハビリの重要性
術後経過:
- 翌日:軽い歩行開始
- 1週間:日常生活動作の回復
- 4-6週間:事務仕事への復帰
- 3ヶ月:重労働への復帰
リハビリテーション期間: 術後3ヶ月間は、段階的な運動プログラムを実施します。早期の適切な運動は、再発予防と機能回復に重要です。
【研究データ】 腰椎手術後、早期から積極的に動く患者さんは、入院日数が平均2.7日短縮され、1年以内の再手術率も0.9%と、安静にしている患者さん(9.1%)と比較して大幅に低くなることが報告されています 成尾病院研究。
9. リハビリテーション:完治までの道のり
段階別のリハビリテーションアプローチ
第1段階(急性期:0~2週間) 目標:疼痛コントロールと炎症の抑制
- 薬物療法の継続:医師の指示通りの服用
- 物理療法:温熱療法、電気療法
- 基本的な姿勢指導:腰痛を悪化させない体の使い方
- 軽い運動:足首のポンプ運動、仰向けでの膝立て
第2段階(回復期:2~8週間) 目標:柔軟性と筋力の回復
- 腰椎伸展運動:椎間板への圧力を軽減
- 体幹筋トレーニング:腹筋、背筋の強化
- 股関節周囲のストレッチ:腰の負担を軽減
- 有酸素運動:ウォーキング、水中運動
第3段階(維持期:8週間以降) 目標:再発予防と機能回復
- 総合的な体幹トレーニング:深層筋を含めた強化
- プロprioceptiveトレーニング:平衡感覚の向上
- 職業・スポーツ特異的トレーニング:個人のニーズに応じた運動
予防的運動の継続
毎日すべき運動(5-10分)
- キャット&カウ:脊柱の可動性向上
- 鳩のポーズ:殿筋のストレッチ
- 腹筋呼吸:深呼吸による体幹の活性化
週3回程度の運動(20-30分)
- ウォーキング:腰痛に優しい有酸素運動
- 水中運動:浮力を利用した負担の少ない運動
- ヨガやタイチ:柔軟性とバランス能力の向上
再発を防ぐ生活指導
姿勢に関する指導:
- 座り方:腰をしっかりと椅子に付け、背靠れを使用
- 立ち方:肩甲骨を締め、下腹筋を軽く張る
- 歩き方:胸を張り、顎を引いた状態で歩く
動作に関する指導:
- 持ち上げ方:膝を曲げ、背筋を伸ばした状態で持ち上げる
- 運び方:できるだけ体に近い位置で物を持つ
- 寝方:横向きや仰向けで、腰をサポートする
日常生活での注意点:
- 長時間の同じ姿勢は避ける(30分ごとに姿勢を変える)
- 重いものは持たない(体重の1/3以下に制限)
- 急激な動作は避ける
- 適切な睡眠環境を整える(適度な硬さのベッド)
回復期間の現実的な説明
個人差がある期間: 医学的な統計では、以下のようなデータがあります:
- 4週間で改善:約40%の患者
- 8週間で改善:約70%の患者
- 12週間で改善:約85%の患者
- 6ヶ月以上かかる:約10-15%の患者
回復を早める要素:
- 早期の適切な治療開始
- 治療への積極的な参加
- 正しい生活習慣の維持
- 定期的な運動習慣
回復を遅らせる要素:
- 喫煙(血行不良の原因)
- 肥満(腰椎への負担増加)
- ストレス(筋緊張の増加)
- 不適切な運動や姿勢
10. よくある質問と答え
- ヘルニアは自然に治りますか?
-
はい、自然治癒することも多く、約60-70%の症例で3ヶ月以内に自然吸収が確認されています。特に膨隆型や脱出型のヘルニアは自然治癒の可能性が高いです 椎間板ヘルニアの自然治癒メカニズム研究 。
ただし、自然治癒を待つ間も、適切な保存療法を行うことで、症状を軽減し、回復を早めることができます。
- 手術しないと危険ですか?
-
必ずしもそうではありません。保存療法で改善する場合が多く、以下のような緊急時を除き、手術は最終的な選択肢とされています:
緊急手術が必要な場合:
- 馬尾症候群(両下肢の麻痺、排尿障害)
- 急速に進行する筋力低下
手術を検討する場合:
- 適切な保存療法を6-12週間実施しても改善しない
- 日常生活に著しい制限がある重度の症状
- 整骨院(接骨院)での治療で治りますか?
-
基本的に整骨院では、医師の診断と治療方針に基づいた保存療法を実施しております。多くの患者様が症状の改善を経験されていますが、治療の主体は医師であり、整骨院は補助的な役割を担っております。
整骨院でできること:
- 疼痛の軽減
- 機能の改善
- 再発予防の指導
- 生活の質の向上
整骨院でできないこと:
- 神経根への直接治療
- 手術的治療
- 薬物治療の変更
- どのくらいで良くなりますか?
-
個人差がありますが、一般的な目安は以下の通りです:
軽度のヘルニア:
- 2~4週間で痛みが軽減
- 6~8週間で日常生活に支障なし
中等度のヘルニア:
- 4~6週間で痛みが軽減
- 8~12週間で機能回復
重度のヘルニア:
- 6~12週間で痛みが軽減
- 12~24週間で機能回復
重要なポイント: 改善のスピードは人それぞれです。焦らず、医師と柔道整復師の指導に従って、段階的に治療を進めることが大切です。
- 再発しますか?
-
再発する可能性はあります。研究によると、保存療法で改善した場合の再発率は約20-30%、手術後の再発率は約10-15%と報告されています。
再発を予防するために:
- 治療後も継続的な運動習慣を維持
- 正しい姿勢と動作を身につける
- 定期的なメンテナンス(月1回程度の検診)
- 体重管理
- 喫煙の回避
- 保険は効きますか?
-
保険適用条件:
- 医師の診断書・紹介状があること
- 治療期間に制限あり(通常1疾患につき3ヶ月まで)
自己負担額(3割負担の場合):整骨院によって異なります
- 初診:約1,500~2,000円
- 再診:約1,000~1,500円
- 1ヶ月あたり:約12,000~18,000円
まとめ
椎間板ヘルニアは、「手術しなければ治らない」という誤解が多い疾患です。しかし、医学的エビデンスは、約60~80%の患者さんが保存療法で改善できることを示しています。
- 正確な診断と治療方針の確立:医師の診断がすべての治療の出発点です
- 段階的な治療アプローチ:保存療法から開始し、必要に応じて侵襲的治療へ
- 患者様の主体的な参加:正しい知識と生活習慣が回復を早めます
- 医療スタッフとの連携:医師、柔道整復師、その他の医療スタッフが一体となってサポート
- 医師の治療方針に基づいた保存療法の実施
- 症状の経過観察と報告
- 正しい生活指導と運動指導
- 再発予防のサポート
 つなぐ先生
つなぐ先生最後に、椎間板ヘルニアは適切な治療を受ければ、多くの方が日常生活に支障のない状態まで回復できます。一人で悩まず、医師と柔道整復師との連携により、最適な治療を受けていただければと思います。
椎間板ヘルニアの診断は医師のみが行うことができ、柔道整復師は診断後の保存療法および医師の指示に基づくリハビリテーションを担当します。
参考資料・引用元
- 日本脊椎脊髄病学会「腰椎椎間板ヘルニア診療ガイドライン2021(改訂第3版)」
- 厚生労働省「慢性疼痛治療ガイドライン」
- 日本ペインクリニック学会「腰痛診療ガイドライン」
- lowbackpain.jp 患者向け診療ガイドライン
- 田中貴代香, 澤村拓朗. 当院における椎間板内酵素注入療法の効果と運動療法の展望. 熊本県理学療法アドバンス, 2024.
最終更新日:2026年2月 記事の信頼性確保のため、医学的エビデンスは継続的に更新しています

コメント